Dans ce deuxième volet de la série en trois parties rédigée par le Dr Chuck Pozner (MD, FSSH et consultant en médecine chez EBSCO Information Services), nous explorons l’impact des outils d’aide à la décision clinique destinés à une utilisation en situation de soins ainsi que leur passage du papier au numérique.
Dans le premier volet de cette série consacrée au burnout des cliniciens, nous nous sommes penchés sur les défis posés par l'augmentation rapide et continue de la quantité d’informations médicales disponibles. Ce phénomène a donné lieu à de nouvelles approches en matière d’acquisition des connaissances cliniques en ce qui concerne leur application. Nous avons également examiné le rôle joué par les contraintes administratives et réglementaires dans la complexité des soins. Nous avons établi que les outils d’aide à la décision conçus pour une utilisation en situation de soins (POC tools/Point-of-care tools) sont plus anciens qu’on ne le pense. Dans ce deuxième volet, nous en examinerons l'évolution, qui a été influencée tant par la technologie que par la nécessité.
Lors de ma formation à la fin des années 1980, en situation de soins, l'accès aux informations cliniques impliquait souvent l’utilisation de manuels imprimés, de références condensées ou parfois l’intervention de collègues prêts à partager leurs connaissances. Cette pratique, très commode, qui consiste à accorder sa confiance à ses collègues, comportait toutefois des risques. Tout d’abord, la véracité des informations était parfois influencée par des préjugés personnels, par une actualité incertaine ou, dans certains cas, par un défaut de compétences dont le « collègue conseilleur » n’avait, lui-même, pas conscience. Aussi, lorsqu'une question se posait, notre réflexe était de nous rendre à un poste de travail clinique pour consulter les manuels spécialisés disponibles.
Transporter ces « bibles » d’informations, de patient en patient, était hors de question ! Bien que généralement complets, ces ouvrages de références n’étaient ni conçus pour accéder rapidement aux informations recherchées, ni destinés à être utilisés en situation de soins. De plus, les informations qu’on y trouvait étaient souvent peu récentes puisque la base de preuves utilisées dans ces outils datait généralement de deux ou trois ans au moment de leur publication. Plusieurs de ces limitations ont été résolues par l’utilisation d’ouvrages de références condensés dont l’une des particularités est qu’ils pouvaient tenir dans une poche de manteau de laboratoire. Le Washington Manual of Medical Therapeutics en est un exemple. Bien qu’il ne soit pas d’une portée aussi étendue que certains ouvrages spécialisés, il contient les informations que les cliniciens recherchent le plus souvent en situation de soins et ce, dans un format permettant un accès particulièrement rapide. De plus, même si la récence ou l’obsolescence du contenu continue de poser question, ces précis ont généralement une fréquence de publication plus courte que celle d’autres types de manuels plus étoffés.
L’évolution des technologies numériques et l’explosion de l’information médicale sont à l’origine de l’apparition de nombreux outils de références cliniques en ligne, accessibles via des ordinateurs ou des appareils portables. La valeur de ces outils peut être maximisée lorsque ceux qui les créent veillent à ce qu’ils soient à la fois pertinents et simples d’utilisation. Slawson et Shaughnessy ont constaté que l’intérêt d’un outil d’aide à la décision clinique dépend de la relation entre trois variables : la pertinence, la fiabilité et le travail requis pour accéder aux données. Ils affirment que la valeur augmente lorsque les informations sont extrêmement pertinentes pour le clinicien et lorsque les preuves qui les soutiennent sont précises et fondées sur des recherches rigoureuses. A contrario, leur valeur diminue lorsque le travail requis pour accéder aux informations augmente. [i]
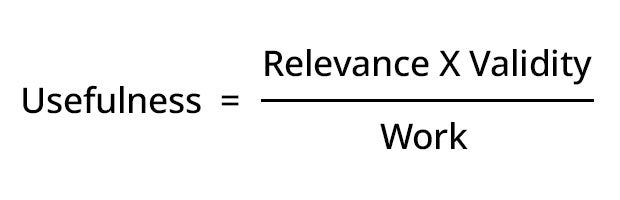
Concepteurs et auteurs doivent tenir compte de cette relation lorsqu’ils développent ces outils. Ils doivent également être exhaustifs, mais l’exhaustivité des informations qu’ils fournissent doit être mise en perspective par rapport à leur pertinence pour des cliniciens déjà bien occupés en situation de soins (p. ex. fournir plus de « signal » et moins de « bruit »). La présence d’informations obsolètes, imprécises ou fondées sur des preuves discutables diminue considérablement la valeur de ces outils. Les outils qui reposent sur l’Evidence-Based Medicine (Médecine fondée sur des données probantes) - par opposition à une médecine « éditoriale » (p. ex., des opinions) - sont également d’une plus grande valeur pour les cliniciens en situation de soins. [ii]
La recherche nous informe également sur les catégories de questions les plus importantes pour les cliniciens. Deux études portant sur le comportement des médecins en matière de recherche d’informations en situation de soins indiquent que les deux principales catégories interrogées sont le traitement et le diagnostic, [iii],[iv] Les recherches ésotériques étant beaucoup moins courantes.
Les outils d’aide à la décision clinique doivent permettre aux médecins de trouver rapidement des réponses aux questions les plus fréquemment posées. Cependant, ils doivent également leur permettre de trouver des réponses à des questions plus pointues lorsqu’ils en ont le temps et / ou le besoin. Le principe de « divulgation progressive » de DynaMed - qui consiste à fournir rapidement les informations les plus fréquemment recherchées dans une section « Aperçu et Recommandations », tout en proposant des informations plus détaillées lorsque c’est nécessaire - tient compte de cet aspect.
Les informations et les recommandations formulées en situation de soins doivent être fiables, à jour et fondées sur les preuves les plus rigoureuses. C’est l’une des grandes forces des outils de référence. Bien trop souvent encore ils utilisent des informations obsolètes qui n’ont pas été soigneusement vérifiées ou des recommandations basées sur le consensus clinique ou sur l’expérience personnelle d’un auteur. Lorsqu’il y a peu de preuves, cette solution peut être appropriée mais dans ce cas, il est important que cela soit clairement indiqué afin que les décisions soient prises en connaissance de cause.
Le système de veille systématique mis en place par DynaMed est un exemple de système conçu pour répondre aux normes les plus exigeantes. Il passe continuellement en revue la littérature à la recherche de nouvelles preuves, les évalue en fonction de leur pertinence et de leur rigueur statistique, les classe puis publie rapidement les informations qui ont été soumises à ce processus. Les informations récentes et pertinentes mais statistiquement erronées ne sont généralement pas mises à la disposition des cliniciens en situation de soins.
Enfin, les outils de références cliniques conçus pour une consultation en situation de soins doivent être faciles à utiliser et ne doivent en aucun cas perturber le flux de travail des médecins cliniciens. Ely – entre autre -. rapporte que les médecins passent en moyenne moins de deux minutes à chercher une réponse à une question clinique lorsqu’ils sont en situation de soins. [v] Il en conclut qu’au-delà de ce délai, les cliniciens abandonnent leurs recherches et sont plus hésitants à renouveler cette démarche si les informations ne sont pas faciles à trouver. L’intégration de ces outils dans le dossier médical partagé du patient, les algorithmes de recherche simples et une présentation « épurée » des informations sont certaines des caractéristiques essentielles des outils d’aide à la décision clinique.
Ces outils ont une longue histoire. Ils ont évolué au fil du temps et ont bénéficié de nombreuses avancées technologiques. Nous avons, aujourd’hui, une meilleure compréhension, quoiqu’encore incomplète, de ce à quoi ressemblera demain l’outil idéal d’aide à la décision clinique pour une utilisation en situation de soins. Dans le prochain épisode de cette série, nous nous projetterons dans l’avenir en partant des bases existantes et en utilisant la technologie pour mieux répondre aux besoins des cliniciens.
[i] Slawson DC, Shaughnessy AF. Obtaining useful information from expert based sources. BMJ 1997 Mar 29;314 (7085):947-9. doi: 10.1136/bmj.314.7085.947.
[ii] Personal correspondence with Dr. Richard Loria
[iii] Daei A, Soleymani MR, Ashrafi-Rizi H, et al. Clinical information seeking behavior of physicians: A systematic review. Int J Med Inform. 2020 Jul;139:104144. doi: 10.1016/j.ijmedinf.2020.104144. Epub 2020 April 18.
[iv] Davies K, Harrison J. The information-seeking behaviour of doctors: a review of the evidence. Health Info Libr J. 2007 Jun;24(2)78-94. doi: 10.1111/j.1471-1842.2007.00713.x.
[v] Ely JW, Osheroff JA, Ebell MH, et al. Obstacles to answering doctor’s questions about patient care with evidence: qualitative study. BMJ. 2002 Mar 23; 324(7339): 710.doi:: 10.1136/bmj.324.7339.710.
